Χειρουργική θεραπεία
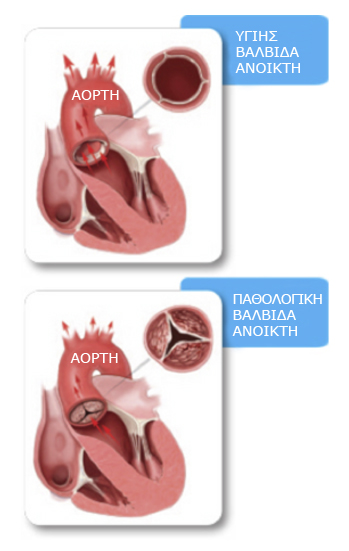
Αν η στένωση είναι ήπια και δεν υπάρχουν συμπτώματα, τότε ίσως δεν χρειάζεται καμία θεραπεία. Εάν παρουσιασθούν συμπτώματα ή επιπλοκές, διάφορα φάρμακα μπορούν να ελαττώσουν την έντασή τους αλλά δεν μπορούν να αναστρέψουν τη στένωση της βαλβίδας. Ωστόσο, η χειρουργική αντιμετώπιση αποτελεί αναγκαιότητα στις περισσότερες περιπτώσεις όταν αναπτυχθούν συμπτώματα (στηθάγχη ή δύσπνοια, ή συγκοπτικά επεισόδια). Όπως έχει τεκμηριωθεί από το 1960 με σειρά μελετών, έχει αποδειχθεί ότι από τη στιγμή που ο ασθενής γίνεται συμπτωματικός, η μέση επιβίωση του είναι δύο έως τρία χρόνια, εάν η βαλβίδα παραμείνει στενωμένη. Με τη χειρουργική αντιμετώπιση οι προοπτικές είναι πολύ καλές εφόσον η βαλβιδοπάθεια δεν έχει επηρεάσει σοβαρά τη λειτουργικότητα της καρδιάς.
Χειρουργικές θεραπείες
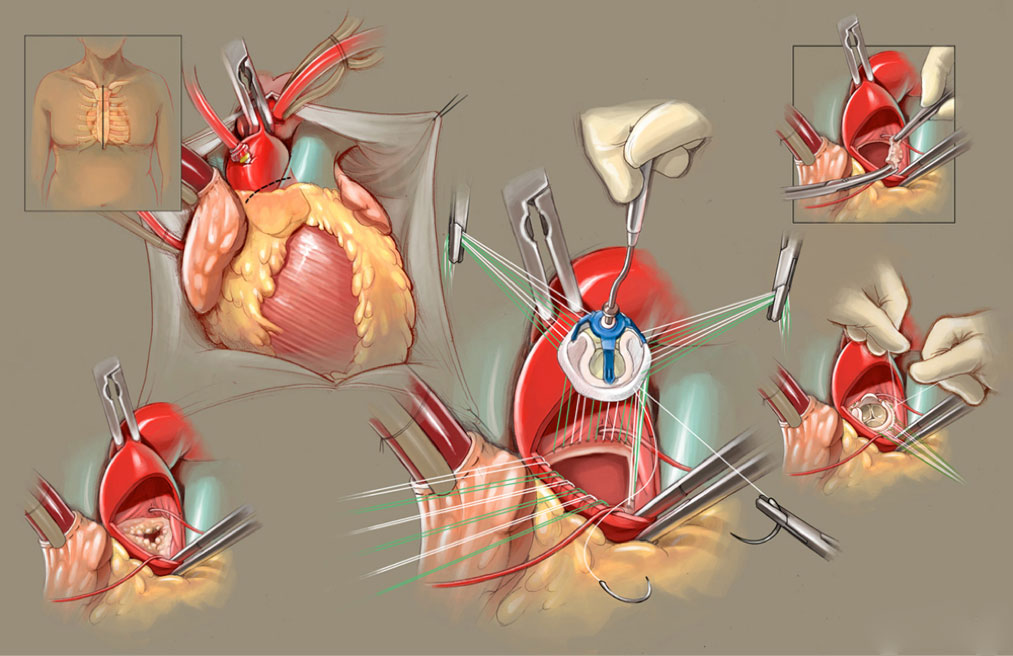
Όταν απαιτείται χειρουργική αντιμετώπιση της στένωσης της αορτικής βαλβίδας, πρώτη επιλογή για πολλά χρόνια αποτελούσε (και αποτελεί) η χειρουργική αντικατάστασή της με προσθετική βαλβίδα. Αυτή μπορεί να είναι μεταλλική- κατασκευάζεται από υλικά που πιθανό δεν αντιδρούν με το σώμα μας, όπως το τιτάνιο- απαιτεί χρόνια λήψη αντιπηκτικών, αλλά έχει μεγάλη αντοχή στο χρόνο. Η βιολογική -κατασκευάζεται από επεξεργασμένο ιστό των ζώων, όπως είναι οι βαλβίδες από χοίρο ή βόδι-.μοιάζει περισσότερο στη γηγενή βαλβίδα δεν απαιτεί αντιπηκτική αγωγή, αλλά εκφυλίζεται μετά 10 -15 χρόνια περίπου και απαιτείται νέο χειρουργείο για αντικατάστασή της, γι’ αυτό και σπάνια εμφυτεύεται σε ασθενείς ηλικίας μικρότερης των 65 χρόνων.
Η αντικατάσταση της βαλβίδας απαιτεί εγχείρηση ανοικτής καρδιάς. Η επέμβαση γίνεται υπό γενική αναισθησία. Εκτελείται τομή στο μέσον κατά μήκος του στέρνου, πρόσβαση στην καρδιά, σύνδεση της καρδιάς με το μηχάνημα της εξωσωματικής κυκλοφορίας, διακοπή της λειτουργίας της καρδιάς, διάνοιξη της αορτής και αντικατάσταση ή επιδιόρθωση της αορτικής βαλβίδας. Στο τέλος γίνεται σύγκλειση του στερνοτομής με σύρματα και ράμματα και ο ασθενής μεταφέρεται στην μονάδα εντατικής θεραπείας. Η επέμβαση διαρκεί περίπου 3 ώρες και ο ασθενής νοσηλεύεται στο νοσοκομείο για 7 ημέρες.

Άλλες πιθανές επιλογές περιλαμβάνουν:
Βαλβιδοπλαστική με μπαλόνι: Μια επέμβαση που διευρύνει το στόμιο της βαλβίδας. Αυτή δεν απαιτεί εγχείρηση ανοικτής καρδιάς. Είναι μια επιλογή που εφαρμόζεται μερικές φορές σαν μεταβατικό στάδιο προς το χειρουργείο ή προς τοΤΑVI (Δια καθετήρα Εμφύτευση Αορτικής Βαλβίδας) σε ασταθείς αιμοδυναμικά ασθενείς, υψηλού ρίσκου προς χειρουργείο ή ασθενείς που πρέπει να χειρουργηθούν για άλλη πάθηση εκτός καρδιάς. Ένας καθετήρας εισάγεται στην μηριαία αρτηρία,στην κορυφή του ποδιού και περνά μέχρι την καρδιά. Το άκρο του καθετήρα τοποθετείται στο άνοιγμα της αορτικής βαλβίδας. Ένα μπαλόνι στο άκρο του καθετήρα διογκώνεται και διαστέλλει τη στένωση. Το αποτέλεσμα της βαλβιδοπλαστικής με μπαλόνι συνήθως δεν διαρκεί για πολύ καιρό.
Διαδερμική αντικατάσταση της αορτικής βαλβίδας (TAVI):
Το 1/3 των ασθενών που πάσχουν από στένωση της αορτικής βαλβίδας δεν μπορούν να υποβληθούν σε καρδιοχειρουργική επέμβαση. Οι παράγοντες που κάνουν σχεδόν αδύνατη τη χειρουργική επέμβαση για την αντικατάσταση της στενωμένης βαλβίδας είναι η μεγάλη ηλικία (άνω των 75 ετών) με συνύπαρξη χρονίων παθήσεων όπως νεφρική ανεπάρκεια, αναπνευστική ανεπάρκεια, κακοήθειες, ακτινοβολίες στο θώρακα στο παρελθόν, πορσελανοειδής ανιούσα αορτή, απίσχναση, αδυναμία κ.λ.π.
Μία νέα μέθοδος αντικατάστασης της αορτικής βαλβίδας με καθετήρα, χωρίς εγχείρηση έχει αναπτυχθεί τα τελευταία χρόνια. Η διακαθετήρα εμφύτευση της αορτικής βαλβίδας, Transcatheter Aortic Valve Implantation (TAVI).

Η επέμβαση αυτή μπορεί να πραγματοποιηθεί υπό γενική ή τοπική αναισθησία με καταστολή. Αρχικά εκτελείται βαλβιδοπλαστική με μπαλόνι της αορτικής βαλβίδας και στη συνέχεια ακολουθεί η εισαγωγή των εξειδικευμένων καθετήρων που έχουν επάνω τους ενσωματωμένη και συμπτυγμένη την προσθετική βιολογική βαλβίδας. Η όλη διαδικασία λαμβάνει χώρα υπό ακτινοσκόπηση και υπερηχοκαρδιογραφική καθοδήγηση.
Η πρόσβαση γίνεται από τη μηριαία αρτηρία αλλά σε περιπτώσεις που τα αγγεία αυτά είναι ακατάλληλα, εναλλακτικές οδούς αποτελούν η κορυφή της καρδιάς, η ανιούσα αορτή, η υποκλείδια αρτηρία.
Η αποτελεσματικότητα είναι η ίδια όπως και στην χειρουργική αντικατάσταση και οι ασθενείς επωφελούνται σαφώς από το TAVI σε σύγκριση με αυτούς που ακολουθούν φαρμακευτική θεραπεία, συμπεριλαμβανομένης και της βαλβιδοπλαστικής με μπαλόνι.
Τα ποσοστά θνησιμότητας εντός των πρώτων 30 ημερών κυμαίνονται από 5-15%. Περίπου το 1-2 % των ασθενών που αντιμετωπίζονται με TAVI χρειάζονται άμεση καρδιοχειρουργική επέμβαση για απειλητικές για τη ζωή επιπλοκές. Η επιβίωση ενός έτους για TAVI κυμαίνεται από 60-80%, οι περισσότεροι επιζώντες εμφανίζουν σημαντική βελτίωση της κατάστασης της υγείας και της ποιότητας ζωής τους.

Διαφορετικές οδοί προσπέλασης για το TAVI
Διαβάστε περισσότερα εδώ.
Οι δυό πιο συχνά εμφυτευμένες βαλβίδες με την μέθοδο TAVI:

SAPIEN

CORE VALVE